La destruction du cartilage est fréquente au niveau du genou qui est une articulation très sollicitée et soumise à tout le poids du corps. La conséquence de cette destruction est l’arthrose, associant douleurs, gonflements articulaires, raideur et impotence fonctionnelle gênant considérablement la marche.
Lorsque les médicaments antalgiques ne parviennent plus à calmer cette douleur, l’implantation d’une prothèse de genou apporte un soulagement certain.
Actuellement, 300.000 prothèses de genou sont posées annuellement aux Etats-Unis et en Europe de l’Ouest et 50.000 en France. Six mois environ après l’intervention, lorsque l’état de l’articulation s’est stabilisé, la marche est normale, sans boiterie, et les douleurs sont améliorées de 80 à 100 % par rapport à ce qu’elles étaient avant l’intervention. La prothèse de genou permet de mener une vie normale avec marche, vélo, natation, voyage et bien évidemment continuer à travailler.
La Prothèse de Genou

Les prothèses de genou sont de plus en plus utilisées du fait de leurs résultats fiables et de leur longévité. De nos jours, c’est une intervention bien maîtrisée qui nécessite cependant d’en peser les indications et d’en connaître parfaitement les techniques de pose adaptées à chaque cas.
Cette explication se propose de répondre aux questions les plus fréquentes, sans prétendre rendre compte de toutes les situations, parfois complexes, concernant les matériaux utilisés et les différentes techniques d’implantation de la prothèse.
Ainsi votre cas personnel est peut être différent des cas habituels auxquels se rapporte cette notice. Une prothèse de genou est implantée lorsque les surfaces articulaires du genou sont très abîmées (par l’arthrose ou par l’arthrite rhumatismale). C’est alors la seule solution pour restaurer l’articulation et supprimer les douleurs responsables d’une invalidité, quand le traitement médical ne suffit plus. Les matériaux utilisés sont l’acier inoxydable pour la partie fémorale et le polyéthylène pour la partie rotulienne. L’implant tibial est en polyéthylène avec une embase métallique. La prothèse peut être totale ou uni-compartimentale interne ou externe.
Dans le cas d’une gonarthrose (arthrose du genou), le chirurgien va remplacer l’articulation du genou (qui comprend trois os : l’extrémité inférieure du fémur, la rotule et l’extrémité supérieure du tibia) par une Prothèse Totale de Genou (PTG).
Elle est composée de trois parties :
1. Une pièce qui remplace la partie usée sur votre fémur (1), elle est en acier inoxydable.
2. Une pièce qui sera implantée sur votre rotule (2)
3. Une pièce qui remplacera la partie usée sur votre tibia (3).

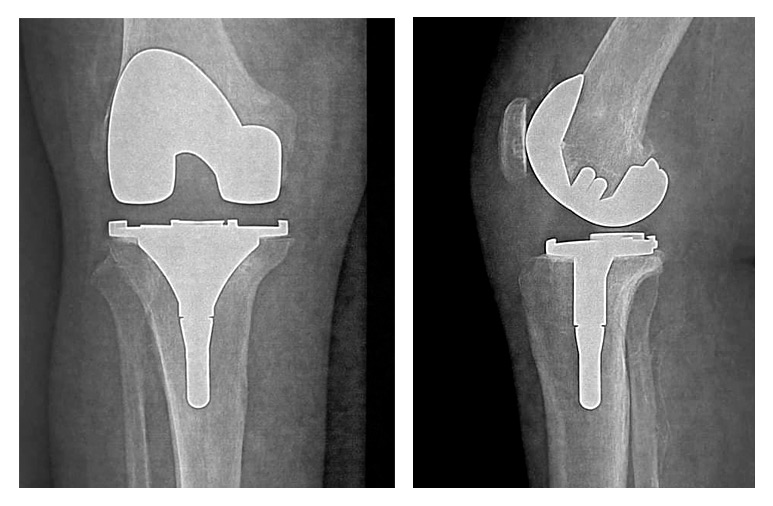
Prothèse totale anatomique du genou.
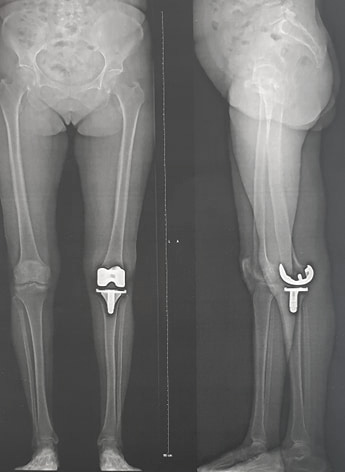
Prothèse totale anatomique du genou.
Prothèse totale anatomique du genou
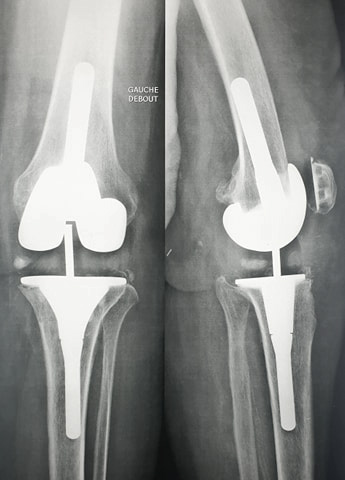
Reprise de prothèse totale du genou
pour descellement mécanique de la prothèse initiale.
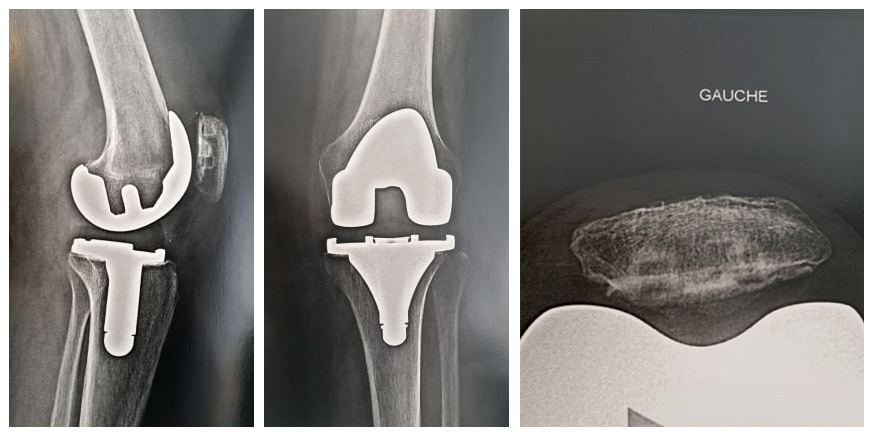
Le chirurgien remplace une partie des surfaces articulaires du fémur et du tibia par une Prothèse Unicompartimentale de genou (PUC).
Une PUC se compose de 2 implants différents
Implant fémoral :
1. Un condyle prothétique qui est encastré à la place du cartilage du fémur usé. (1)
Implant tibial :
Une embase tibiale qui est fixée sur le tibia. Elle est soit :
2. Constituée d’une partie métallique fixée dans l’os et d’une partie en polyéthylène sur laquelle glissera l’implant métallique. (2)
3. Entièrement en polyéthylène fixé au tibia par du ciment. (3)

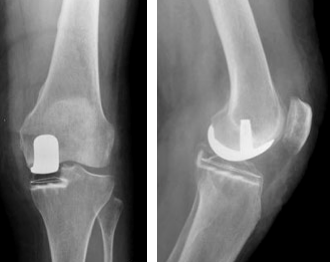
Radiographie prothèse uni-compartimentale.
Quel type de prothèse ?
Il existe de très nombreux modèles de prothèses, différents dans leur forme, leurs matériaux, certaines sont implantées sans ciment. Le modèle le plus fréquemment utilisé est dérivé d’un modèle implanté depuis plus de 30 ans, avec d’excellents résultats qui se maintiennent pendant de nombreuses années.
C’est donc pour nous un gage de sécurité et de fiabilité. Les prothèses non scellées ne sont pas utilisées car, si on doit malheureusement en faire l’ablation pour un problème ou un autre (cf. les complications), cette ablation en est parfois si difficile qu’elle aboutit le plus souvent à des dégâts fémoraux, tibiaux ou rotuliens importants difficiles à reconstruire, alors qu’enlever une prothèse scellée ne présente pas de problème majeur. C’est là encore pour nous un gage de prudence.
Quelle cicatrice ?
L’abord utilisé se situe soit en avant du genou, voie dite « médiane », soit contournant la rotule en dedans, sur environ 20 centimètres, voie dite « para patellaire interne ».
Quand faut-il opérer ?
Quelle que soit la raison pour laquelle vous souffrez du genou, il n’ y a jamais d’intervention urgente. Il s’ agit en effet d’ une intervention lourde et non dénuée de complications qu’ il faut donc prévenir par des précautions et des examens appropriés (même si les progrès de l’ anesthésie et la grande habitude de cette opération en fait presque une intervention de routine).
Quelque soit la cause de l’altération de l’articulation du genou (usure du cartilage ou arthrose, maladie rhumatismale, nécrose, séquelle post-traumatique …), l’impotence est due à des douleurs d’intensité croissante et un enraidissement qui peut devenir handicapant dans la vie de tous les jours, pour les soins de pied, s’asseoir, monter les escaliers…
Une prothèse totale de genou, en remplaçant la partie abîmée de l’articulation, redonne de la souplesse, fait disparaître les douleurs et redonne de la stabilité en ré-axant le membre inférieur. Une prothèse de genou ne vous redonnera toutefois pas un genou rigoureusement normal.
La plupart des gens ressentirons sa présence de temps à autre, sans pour autant qu’ elle constitue une gêne, et la flexion du genou opéré n’ est pas aussi importante que celle d’ un genou normal.
Outre ceux prescrits par l’anesthésiste, adaptés à votre état de santé, il est impératif de rechercher (par une analyse d’urine, une radio des dents et une consultation chez votre dentiste) une infection que vous pourriez ne pas ressentir, afin de la traiter.
En effet, cette infection peut parfaitement se propager par voie sanguine à votre prothèse, même longtemps après l’intervention, avec de très graves conséquences. Un examen cardiaque avec un électrocardiogramme est également indispensable. Selon les cas, un examen ORL (gorge et sinus) peut vous être demandé.
En règle générale, vous serez hospitalisé(e) la veille de l’intervention. Il est impératif de rapporter le résultat d’une analyse d’urine faite une semaine avant l’intervention. En cas d’infection il faudra la faire soigner par votre médecin traitant, faute de quoi l’opération serait reportée. Une préparation cutanée sera réalisée, comprenant une dépilation (par tondeuse), et badigeonnage d’antiseptique le matin même de l’opération.
Elles sont rares, et ne doivent pas vous faire oublier que, dans la grande majorité des cas, une prothèse totale de genou donne d’excellents résultats.
Certaines sont spécifiques à ce type d’intervention. Elles sont rares mais potentiellement graves, certaines sont plus fréquentes chez les patients en surcharge pondérale. Sans être exhaustif, les plus «fréquentes » sont : – Une phlébite, qui peut se compliquer d’une embolie pulmonaire. Malgré l’utilisation systématique d’anticoagulants, le risque existe pendant 6 semaines après l’opération, justifiant l’utilisation des anticoagulants pendant toute cette période, ainsi que le port de bas de contention veineuse. Dépistée par un écho-doppler veineux, en ne tenant compte que des phlébites potentiellement graves, à savoir poplitée ou sus-poplitées (au-dessus du genou).
- Un hématome, souvent banal et qui se résorbe de lui-même en quelques semaines, mais qui peut nécessiter une réintervention pour l’évacuer.
- Une rétention urinaire nécessitant un sondage, qui peut se compliquer d’ une infection urinaire.
- Une infection de la prothèse, que nous avons déjà évoquée, et justifie toutes les précautions qui seront prises auparavant, pendant et après l’intervention. Le taux précis est difficile à établir en toute rigueur, car le diagnostic en est parfois difficile à poser. Elle peut survenir parfois des années après l’intervention en cas d’infection à distance de la prothèse (urinaire, pulmonaire, petite plaie «négligée », etc.) ou même après des soins dentaires qui seraient effectués sans antibiotique (pensez à en avertir votre dentiste). D’après les différentes séries publiées dans la littérature, le taux varie en fonction des services entre 5% et 0,5%.
Une prothèse totale de genou reste un matériau inerte, une pièce mécanique qui va s’user au cours du temps. Elle peut aussi se desceller. Elle reste très sensible aux infections. Elle peut laisser quelques douleurs résiduelles sans pour autant retrouver d’anomalie particulière. Elle doit être revue régulièrement par votre chirurgien pour s’assurer que tout va bien. Habituellement, une consultation chaque année suffit.
En cas de problème, il importe de revenir rapidement en consultation.
Conduite à tenir après une prothèse totale de genou
- Si votre état le permet, le premier lever est réalisé dès le premier ou le deuxième jour après l’intervention.
L’appui est le plus souvent autorisé sous couvert d’une attelle et de deux cannes béquilles. - La reprise progressive de la marche s’effectue à partir du deuxième jour après l’intervention.
- Vous devez être capable de vous déplacer seul, sans attelle ou avec une ou deux cannes, une semaine après l’intervention.
La sortie de l’hôpital est alors habituellement possible.
- Malgrè la douleur et l’inflammation, vous ne devez pas laisser votre genou opéré en flexion prolongée.
- Dans le lit vous ne devez jamais mettre de coussin sous le genou.
- Assis au fauteuil, vous devez laisser votre genou en extension en évitant le porte à faux.
Il est nécessaire de commencer à récupérer la flexion du genou dès le lendemain de l’intervention.
Cela débute par une mobilisation passive du genou grâce à un appareil (arthromoteur) qui permet une flexion-extension automatique. Cet appareil est programmé à une amplitude tolérable et à vitesse lente. Vous gardez la possibilité d’arrêter l’appareil en cas d’intolérance.
Durant les premiers jours, celle-ci consiste en une mobilisation en douceur du genou par le kinésithérapeute, manuelle ou à l’aide d’appareils motorisés de mobilisation. La rééducation a pour but d’augmenter l’amplitude de flexion du genou.
La reprise de la marche se fait dès le lendemain ou le surlendemain de l’intervention à l’aide de 2 béquilles et vous devriez pouvoir quitter l’établissement hospitalier entre le 8ème et le 15ème jour afin de poursuivre votre rééducation soit à domicile, ou en centre de rééducation.
Dès la fin de ce premier mois suivant l’intervention, vous devriez être autonome pour les gestes de la vie quotidienne. A ce stade, vous aurez récupéré la plus grande partie de la mobilité de votre genou et vous marcherez sans l’aide de cannes.
Il demeure toutefois conseillé de poursuivre votre rééducation à un rythme moins soutenu au cours du 2ème mois post-opératoire pour obtenir une remusculation plus rapide et un gain supplémentaire d’amplitude articulaire.
Pour réduire le risque de chute :
- Enlever les tapis, les carpettes et les paillassons.
- Installer des barres de maintien le long des murs, dans les toilettes et dans les salles de bains.
- Eviter les sols glissants ou de marcher sur un sol mouillé.
- Installer un siége de baignoire.
- Surélever la cuvette des toilettes par un siège rehausseur, ou utiliser une chaise percée.
- Mettre des veilleuses ou un éclairage intérieur la nuit pour éviter les chutes nocturnes.
- Etc…
